Microsoft word - arztinfo.doc
Der transjuguläre intrahepatische portosystemische Shunt
Informationen für den Arzt
Stand: Juni 2005
Die pathophysiologisch bedeutsamste Folge der Leberzirrhose ist die Erhöhung des beim
Gesunden 3-6 mm Hg messenden Pfortaderdruckes. Steigt dieser auf über 12-15 mmHg an,
können Komplikationen der portalen Hypertension auftreten, zu denen die Varizenblutung
und der Aszites gehören. In den vergangenen 15 Jahren entwickelte sich der transjuguläre
intrahepatische portosystemische Shunt (TIPS) zu einer effektiven und sicheren Behandlung
der portalen Hypertension. Er hat die chirurgischen Shuntverfahren nicht nur nahezu
komplett verdrängt, sondern auch die Indikationen zur Anlage eines portosystemsichen
Shunts erweitert. Während chirurgische Shunts fast ausschließlich zur Behandlung von
Varizenblutungen eingesetzt wurden, kann der TIPS wegen seiner wesentlich geringeren
Invasivität auch bei zahlreichen anderen Indikationen implantiert werden. Die wichtigsten
Informationen über die Technik, Nachsorge, Indikationen, Kontraindikationen und
Patientenselektion finden Sie nachfolgend.
Technik der TIPS-Intervention und Nachsorge Indikationen Varizenblutungen
Refraktärer Aszites
-hepatischer Hydrothorax
-hepatorenales Syndrom
-Budd-Chiari Syndrom
-Frische Pfortaderthrombose
Kontraindikationen und Patientenselektion Zusammenfassung und Ausblick Patienteninformation
Kooperationsnetz-TIPS
Technik der TIPS-Anlage, Nachsorge
Der TIPS ist eine nicht-operative Intervention mit dem Ziel der portalen Dekompression. Sein
Wirkprinzip entspricht dem chirurgischen Seit-zu-Seit Shunt (z.B. portocavaler Seit-zu-Seit
Shunt). Der Shunt liegt hierbei innerhalb des Leberparenchyms und verbindet einen
intrahepatischen Pfortaderast mit einer Lebervene bzw. der Vena cava inferior. Hierbei ist die
Implantation eines Metallgitterröhrchens (Stent) notwendig, um einen raschen Verschluß der
Parenchymbrücke zu verhindern. Über einen Zugang durch die V. jugularis interna und
Passage des rechten Vorhofs wird eine Lebervene katheterisiert. Von dort aus wird eine 45
cm lange Punktionsnadel in das Parenchym vorgeführt und unter Ultraschall und
Durchleuchtung ein zentraler Ast des intrahepatischen Pfortadersystems punktiert. Über
einen steifen Führungsdrahr wird dann ein Angiographiekatheter in das Portasystem
gebracht. Er dient zur Durchführung einer Angiographie und zur Messung des
Pfortaderdruckes. Falls größere Varizen darzustellen sind, können sie selektiv katheterisiert
und gegebenenfalls mit Histoacryl verschlossen werden. Danach wird der Punktionstrakt mit
einem Ballonkatheter dillatiert, der Stent eingebracht und auf den optimalen Durchmesser
aufgedehnt. Der Therapieerfolg wird durch Angiographie und Druckmessung kontrolliert. Der
Eingriff erfolgt in Analgo-Sedierung und dauert in geübten Händen 40-90 Minuten.
Gravierende technische Komplikationen sind eine intraabdominelle Blutung nach
Perforation der Leberkapsel, die postinterventionelle Sepsis und Fistelbildungen in
Gallengänge oder Leberarterien. Diese technischen Komplikationen treten bei 2-5% der
Patienten auf, wobei die hierdurch bedingte Mortalität deutlich unter 1% liegt. Obwohl
ausreichende Vergleichsuntersuchungen fehlen, ist der TIPS dem chirurgischen Shunt
hinsichtlich Invasivität und operativer Mortalität wahrscheinlich überlegen. Darüberhinaus
beeinträchtigt der TIPS eine spätere Lebertransplantation nur in Ausnahmefällen.
Die
Nachsorge besteht im Wesentlichen in Duplex-sonographischen Unter-
suchungen der Shuntfunktion. Eine Funktionsabnahme des Shunts stellt nicht unbedingt eine
Indikation für eine Shuntrevision dar. Die transjuguläre Shuntrevision ist jedoch immer dann
indiziert, wenn erhebliche Symptome wiederkehren (z.B. blutungsgefährdende Varizen,
Rezidivblutung, Aszites). Bei fehlender Blutungsgefahr oder Ausbleiben des Aszites ist eine
Revision zur Wiederherstellung der Shuntfunktion nicht angezeigt, da erneut die Gefahr einer
Verschlechterung der hepatischen und zerebralen Funktion besteht. Bei Verwendung der
herkömmlichen Metallstents muß mit einer Stenoserate von etwa 50% innerhalb des ersten
Jahres gerechnet werden. Die Inzidenz der Shuntinsuffizienz kann allerdings durch eine
konsequente medikamentöse Nachbehandlung mit niedermolekularem Heparin über 4
Wochen und einer Kombination von Ticlopidin (1x250 mg) und Trapidil (2x200 mg) über 6
Monate um etwa 50% signifikant reduziert werden.
Kooperationsnetz-TIPS Ein bedeutender Fortschritt ist auch die Entwicklung von Polytetrafluoroethylen (PTFE)-
beschichteten Stents (Viatorr, Firma Gore). Erste Ergebnisse belegen eine Offenheitsrate
von über 90% im 1-Jahresverlauf. Die augenblicklichen hohen Kosten dieser Stents (etwa
2500 €) limitieren noch ihre Verwendung.
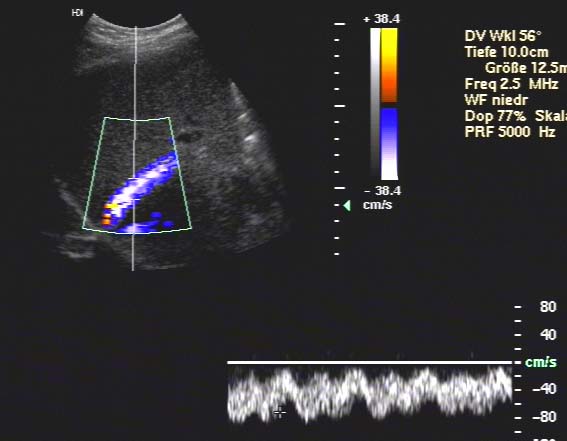
Duplex-Sonographie des TIPS
Der Shunt drainiert mit einer mittleren Flussgeschwindigkeit (Vmean) von etwa 40 cm/sec. Hieraus
resultiert bei einem Stentdurchmesser von 10 mm ein Flußvolumen von etwa 1,8 L/Min.
Die folgende Tabelle stellt eine Übersicht der Indikationen Einschränkungen für eine TIPS-
Anlage dar. Weiteres siehe auch unter: Rössle M. TIPS: an update. Best Practice & Research
Clinical Gastroenterology 2004;18:99-123.
Indikation
Kommentar und Kontraindikationen
Evidenzgrad, Anzahl
Studien und Patienten
Blutungen
Akute Varizenblutung
TIPS rescue (signifikante Rezidivblutung binnen 48 Stunden
nach Indexblutung). Ausgeschlossen sind Patienten unter
Beatmung mit Coma, Sepsis oder Multiorganversagen.
Prävention einer Rezidivblutung aus
TIPS stellt " second line" Behandlung dar, wenn die
medikamentöse und endoskopische Therapie versagt hat .
Ausgeschlossen sind Patienten mit Bilirubin > 3 mg/dl, manifester 14 RCT
hepatischer Enzephalopathie oder Child-Pugh score > 12.
Blutung aus Magenvarizen
TIPS sehr effektiv, kein Konsens hinsichtlich des "timings".
Hämostaserate 90%, Frührezidiv 14-25%. Embolisation der
Varizen während der TIPS-Anlage ist sehr empfohlen.
Gute Gründe für TIPS, jedoch begrenzte Erfahrung (Fallberich-
te). Transjuguläe Embolisation distaler Varizen wird empfohlen.
Hypertensive Gastropathie (PHG)
Positive Ergebnisse mit 89-100% Blutungsstop bei schwerer
Gastrale antrale vaskuläre Ektasie
PHG; kein eindeutiger Effekt auf die GAVE.
Stoma- und Conduit-Blutungen,
Gute Ergebnisse bei sehr limitierten Erfahrungen.
vaskuläre Kolopathie
Aszites und assoziierte Komplikationen
Refraktärer Aszites
Gutes Ansprechen, möglicherweise auch Überlebensvorteil
durch TIPS. Ausgeschlossen sind Patienten mit Bilirubin > 3-5
16 Studien, 5 RCT
mg/dl oder manifester hepatischer Enzephalopathie.
Ansprechen gut (75%), Überleben ähnlich wie bei refraktärem
Aszites. Gute Indikation mangels Alternativen!
2 Studien, 61 P.
-hepatorenales Syndrom (HRS)
Gutes Ansprechen bei Typ 2 HRS. Bei Typ 1 HRS nur möglich,
wenn Leberfunktion stabil. TIPS kann auch als Brücke zur
Transplantation dienen.
-spontan-bakterielle Peritonitis
Keine Kontraindikation gegen TIPS. Im Gegenteil, TIPS
verhindert Rezidive einer SBP.
Andere Indikationen
Budd-Chiari Syndrom (BCS)
Ausgezeichnete Ergebnisse bei akutem und fulminantem BCS.
II, 36 Studien und
Meist rasche Verbesserung von Nieren- und Leberfunktion.
Fallberichte, 117 P.
Frische Pfortaderthrombose
Potentielle komplette Reversibilität, wenn frühes Stadium
vorliegt. Ausschluß von Patienten mit caveröser Transformation.
TIPS hat nur geringen Effekt auf Thrombopenie. Kann
Schmerzen der Splenomegalie lindern.
Erleichterung großer chirurgischer Drei positive Erfahrungsberichte von Chirurgen.
abdominaler Eingriffe bei Zirrhose
3 Berichte, 9 Patienten
Für die Lebertransplantation
TIPS hat keinen Nutzen und keinen Schaden für die
Transplantation.
Kooperationsnetz-TIPS Die in der Tabelle angegebenen Evidenzgrade sind wie folgt definiert: I: Mehrere gut durchgeführte randomisierte und
kontrollierte Studien (RCT). II: Mindestens eine große und gut durchgeführte randomisierte oder nicht randomisierte Studie. III:
Klinische Erfahrung, deskriptive Studien oder Berichte von Expertenkommittes. IV: Keine klare Evidenzbasis.
Therapie der Varizenblutung
Im Krankheitsverlauf des Zirrhosepatienten sind hinsichtlich des Symptoms „Ösophagus-
varizenblutung" drei Stadien zu unterscheiden: 1. Das frühe Stadium vor der Erstblutung. Die
in diesem Stadium eingeleitete Behandlung wird als „Primärprophylaxe" bezeichnet. 2. Die
akute Varizenblutung, die der „Akuttherapie" bedarf, und 3. die Phase nach überstandener
akuter Blutung, in der versucht wird, die Rezidivblutung zu verhindern („Sekundär-
prophylaxe").
Patienten mit Varizen ohne bisherige Blutung: Primärprophylaxe
Patienten mit Ösophagusvarizen ohne bisherige Blutung haben ein mittleres Risiko
von 25%, innerhalb von 24 Monaten eine Ösophagusvarizenblutung zu erleiden.
Nichtselektive Betablocker sind kosteneffektiv und reduzieren das Blutungsrisiko um etwa
50% und die Mortalität um 25%. Die endoskopische Varizenligatur stellt bei sehr
blutungsgefährdenden Varizen eine Ausnahmetherapie dar. Ein TIPS ist prinzipiell nicht
indiziert, falls nicht ganz zwingende Gründe hierfür sprechen.
Therapie der akuten Varizenblutung
Bei der akuten Varizenblutung hat zunächst die Stabilisierung von Herz- und
Kreislaufsystem und Atmung Vorrang. Zusätzlich senkt die Verabreichung eines Antibio-
tikums (z.B. 2 x 400 mg Norfloxacin oder 1000 mg/Tag Ciprofloxacin über 4-10 Tage) die
Mortalität signifikant und verbessert die Wirksamkeit der Blutstillungsmaßnahmen.
Die aktuelle Standardtherapie besteht aus Terlipressin (1-2 mg/4 Stunden s.c. oder
i.v.) oder Octreotide (50 µg/h i.v. nach 250 µg Bolus) und/oder aus der endoskopischen
Therapie. Sie führt bei 90% der Patienten zum Blutungsstopp. Bei der Wahl des
Medikamentes ist nach neuester Studienlage dem Terlipressin der Vorzug einzuräumen.
Hinsichtlich der Ligaturbehandlung liegen für die akute Blutung noch keine vergleichenden
Studien vor. Für die Embolisationbehandlung mit Histoacryl liegt lediglich eine vergleichende
Kooperationsnetz-TIPS Studie vor, die bei gleicher Hämostaserate eine signifikant geringere Rezidivblutungsrate
zeigte, wenn die Skleotherapie mit einer Histoacrylinjektion kombiniert wurde (10% versus
44% bei alleiniger Sklerotherapie während der ersten 10 Monate). Die zusätzliche Therapie
mit Medikamenten (Terlipressin, Octreotide, Somatostatin) nach erfolgreicher endosko-
pischer Blutstillung verringert zwar die Rate an frühen Rezidivblutungen (5 Tage), nicht
jedoch die Mortalität.
Indikation für TIPS
Eine klare Definition des Versagens der medikamentösen und endoskopischen
Therapie ist unerlässlich, um die nachfolgenden Therapieschritte zu planen und rechtzeitig
einzuleiten, bevor es zum irreversiblen Multiorganversagen kommt. Gemäß der Übereinkunft
in Baveno ist das Versagen der Standardtherapie gegeben, wenn eine anhaltende Blutung
vorliegt, oder wenn eine klinisch signifikante Rezidivblutung (Hb-Abfall > 2 g/dl,
Transfusionsbedürftigkeit, Schock) während eines Zeitfensters von 48 Stunden nach Klinik-
aufnahme auftritt (De Francis R. Updating Consensus in Portal Hypertension: Report of the
Baveno III Consensus Workshop on definitions, methodology and therapeutic strategies in
portal hypertension. J Hepatology 2000;33:846-52). Die Mortalität beträgt dann bis zu 80%,
weshalb jetzt die Indikation zu einer sofortigen TIPS-Implantation gegeben ist. Eine
überbrückende Ballontamponade ändert an der Indikation zum TIPS nichts, auch wenn sie
zu einem Blutungsstopp und zwischenzeitiger Stabilisierung des Patienten führen sollte. Die
Ergebnisse der TIPS-Anlage mit einer Hämostaserate von 97 bis 100%, einer
Rezidivblutungsrate von 16-30% und einer Überlebensrate von 45-83% können positiv
bewertet werden.
Wenn die enge Definition des Versagens der Standardtherapie nicht berücksichtigt
wird, kann der Zeitpunkt für eine Notfall-TIPS-Implantation rasch überschritten werden. Dies
ist der Fall, wenn bereits Koma, Sepsis, Beatmungsnotwendigkeit oder Nierenversagen
eingetreten sind. Bei diesen Patienten beträgt die Mortalität unabhängig von den weiteren
Therapiemaßnahmen nahezu 100%.
Beim Nachweis von Magenvarizen als Blutungsquelle ist die endoskopische
Histoacrylinjektion besser, als die Ligaturbehandlung hinischtlich Hämostase (87 vs 45%,
p=0.03), Rezidivblutung (31 vs 54%, p=0.0005) und Mortalität (29% vs 48%, p=0.05). Wenn
diese Therapie versagt, ist die sofortige TIPS-Implantation indiziert. In dieser Situation ist der
Notfall-TIPS sehr effektiv (90% Hämostase) und zeigt eine gute
Kooperationsnetz-TIPS Sekundärprophylaxe
Nach der ersten Varizenblutung tritt mit 80%iger Wahrscheinlichkeit eine
Rezidivblutung innerhalb von 2 Jahren mit einer Letalität von etwa 30% auf, so dass eine
Sekundärprophylaxe zwingend erforderlich ist.
Wie in einer Metaanalyse mit 12 Studien gezeigt wurde, reduziert die Therapie mit
einem nicht-selektiven Betablocker (z.B. Propranolol) das Rezidivblutungsrisiko von 55% auf
37% und die Mortalität von 33% auf 26%. Diese Behandlung sollte deshalb, wenn immer
möglich, erfolgen. In den letzten Jahren hat die endoskopische Ligatur die Sklerotherapie
verdrängt, da sie effektiver ist und weniger Nebenwirkungen aufweist. Trotz des im Vergleich
zur Sklerotherapie besseren Abschneidens der Ligaturbehandlung konnte gezeigt werden,
daß die kombinierte medikamentöse Therapie, bestehend aus einem ß-Blocker (Nadolol)
und Isosorbidmononitrat, sowohl hinsichtlich Rezidivblutung (33% versus 49%, p<0.04), als
auch 2-Jahres Überleben (74 versus 65%) der Ligatur überlegen ist. Diese Ergebnisse
wurden durch eine zweite Stude mit 102 randomisierten Patienten bestätigt. Eine dritte
Studie an 121 Patienten zeigte eine größere Effektivität der Ligatur (20% versus 42%
Rezidivblutungen), jedoch ebenfalls keinen Unterschied im Überleben.
Zur Beantwortung der Frage, ob der TIPS die gängige Standardtherapie ersetzen
kann, wurden 11 randomisierte Studien durchgeführt, deren Ergebnisse in 2 Meta-Analysen
ausgewertet wurden. Die an insgesamt 750 Patienten gewonnenen Daten sind in der
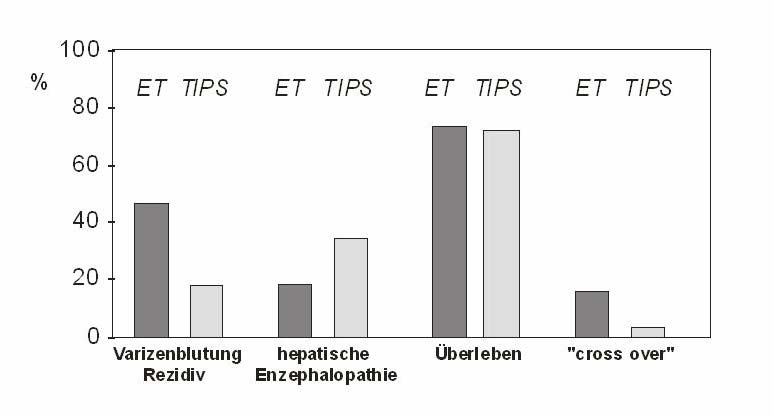
nachfolgenden Abbildung zusammengefasst. Sie zeigen eine signifikant niedrigere
Rezidivblutungsrate von 19% für TIPS im Vergleich zu 47% für die Endoskopie (OR 3,8, 95%
CI 2,8-5,2; p < 0.001) bei gleicher Überlebensrate für beide Verfahren. Umgekehrt
verursacht der TIPS im Gegensatz zur endoskopischen Therapie ein höheres
Enzephalopathierisiko (34 % bei TIPS versus 19% nach Endoskopie; OR 0,43, 95% CI 0,30-
0,60; p < 0.001). So führt die TIPS-Anlage bei 1 von 8 Patienten zu einer de novo oder
Verschlechterung einer vorbestehenden hepatischen Enzephalopathie. Dies begründet, daß
der medikamentösen und/oder endoskopischen Therapie in der Regel der Vorrang gegeben
werden und der TIPS erst bei Versagen dieser Maßnahmen (Rezidivblutungen) zum Einsatz
kommen sollte. Es muß an dieser Stelle eingeräumt werden, daß in der Vergangenheit
häufig zu große Shunts mit unnötig starker Senkung des portosystemischen Druckgradienten
geschaffen wurden. Es ist inzwischen nachgewiesen worden, daß geringere Senkungen des
Gradienten um 20-50% ausreichen, um eine Rezidivblutung wirksam zu verhindern. Das
starre Ziel, den Gradienten auf < 12 mm Hg abzusenken, sollte aus diesem Grunde auch bei
der Anlage eines TIPS verlassen werden. Die generelle Anlage dünnlumiger Shunts (z.B. 8
mm Durchmesser) wird zu einer Reduzierung der hepatischen Enzephalopathierate führen.
In den genannten Studien mußte die Ligaturtherapie bei etwa 20% der Patienten
wegen starker Blutungen verlassen und eine TIPS-Implantation vorgenommen werden. Eine
klare Übereinstimmung, wann dieses „cross over" stattfinden soll, gibt es zur Zeit nicht.
Kooperationsnetz-TIPS
Ergebnisse einer Meta-Analyse der randomisierten Studien zum Verleich von Ligaturbehandlung (plus
Propranolol) und TIPS (Papatheodoridis et al. Hepatology 1999; 30: 612-22).
Zusammenfassende Bewertung
Die nachfolgende Tabelle faßt die Therapiemodalitäten der Varizenblutung Die
medikamentöse Behandlung steht hierbei am Anfang, gefolgt von der endoskopischen
Therapie. Der TIPS sollte als Reservetherapie bei unstillbarer akuter Blutung oder schweren
Rezidivblutungen trotz kompetent durchgeführter medikamentöser und endoskopischer
Therapie eingesetzt werden. Befolgt man diese strikten Indikationskriterien, dann benötigen
bei der akuten Blutung etwa 10% und bei der Sekundärprophylaxe etwa 20% der Patienten
einen TIPS. In der Primärprophylaxe besitzt der TIPS keinen Stellenwert.
Therapie der Varizenblutung
Standardtherapie Folgetherapie
medikamentös endoskopisch
ß-Blocker (Propranolol)
Ligatur entfällt
Akute Blutung
Terlipressin, Octreotid,
ß-Blocker, Nitrate
Therapie des refraktären Aszites
Kooperationsnetz-TIPS
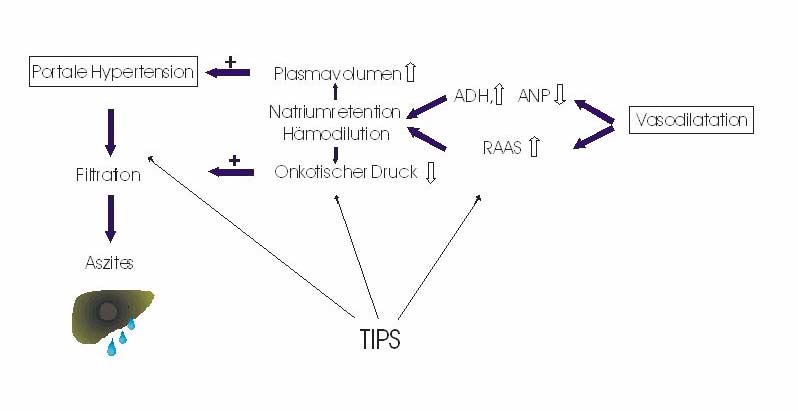
Der Aszites entseht durch eine unphysiologische Zunahme des transkapillären
Filtrationsvolumens im Bereich des Bauchraumes. Hierbei spielt die portale Hypertension
sicherlich die Hauptrolle. Ein weiterer wichtiger Faktor ist der verminderte intravasale
onkotische Druck, eine Folge des Albumindefizits bei Zirrhosepatienten. Es ist entscheidend
für die anhaltende Aktivierung des Renin-Angiotensin-Aldosteron -und Sympathikussystems
verantwortlich, welches der, im Rahmen der portale Hypertension auftretenden,
systemisch/splanchnischen Vasodilatation entgegenwirken soll.
Von einem refraktären Aszites spricht man, wenn bei einer kochsalzarmen Diät (etwa
2 g NaCl pro Tag) und einer Diuretikatherapie in der für den individuellen Patienten
tolerierbaren Maximaldosierung (Furosemid bis 160 mg/Tag plus Spironolacton bis 400
mg/Tag) der Aszites nicht ausgeschwemmt werden kann, bzw. wenn ein frühzeitiges Rezidiv
dadurch nicht verhindert werden kann. Der in der Folge auftretende Spannungsbauch, der
gelegentlich mehr als 20 L Flüssigkeit enthalten kann, beeinträchtigt die Lebensqualität
erheblich und ist mit einem schlechten Einjahresüberleben von unter 50% assoziiert.
Deshalb muss bei diesen Patienten die Indikation zu einer Lebertransplantation geprüft
Bei der Mehrzahl der Patienten, die auf die diätetische und diuretische Therapie nicht
mehr ansprechen, ist die Transplantation aus verschiedenen Gründen (persistierender
Alkoholabusus, hohes Alter, schlechter Allgemeinzustand, hepatozelluläres Karzinom u.a.)
ausgeschlossen. Für sie ist die wiederholte, großvolumige Parazentese von mindestens 4-5
Litern, zusammen mit der Fortsetzung der diätetischen und diuretischen Behandlung, die
Therapie der ersten Wahl. Sie verbessert sofort die durch den Aszites bedingten klinischen
Symptome (Zwerchfellhochstand, Atemnot), lässt aber wesentliche Begleitprobleme wie die
Umbilikalhernie, die spontan bakterielle Peritonitis, und den hepatischen Hydrothorax
unberücksichtigt. Im Falle des hepatorenalen Syndroms ist sogar mit einem negativen Effekt
der Parazentese zu rechnen. Ein Anstieg der Plasma-Renin Aktivität um mehr als das 2-
fache, gemessen 6 Tage nach der Parazentese, kündigt die Unverträglichkeit der
Parazentese an und kann als Marker für ein drohendes hepatorenales Syndrom gewertet
werden. Die Verabreichung von Humanalbumin (etwa 40 g), während oder kurz nach der
großvolumigen Parazentese, reduziert den negativen Effekt der Parazentese, der als
„postparacentesis circulatory dysfunction" bezeichnet wird von 30% auf 15%, hat jedoch
keinen Einfluß auf die Mortalität, was die Verabreichung von Albumin in Frage stellt.
Kooperationsnetz-TIPS TIPS bei refraktärem Aszites und assoziierten Komplikationen
Da der Aszites im Wesentlichen die Folge der portalen Hypertension ist, ist die
Dekompression durch portosystemische Shunts erfolgreich. Der Effekt des TIPS auf den
refraktären Aszites wird durch 9 Kohortenstudien belegt, die eine durchschnittliche
Ansprechrate von 75% zeigen. Außerdem konnte gezeigt werden, daß der TIPS den
Ernährungszustand, den Child-Pugh score und die Lebensqualität verbesserte. In jüngster
Zeit wurden 5 randomisierte Studien publiziert, deren Ergebnisse in nachfolgender Tabelle
zusammengefaßt sind. Zwei dieser 5 Studien zeigen eine signifikante Verlängerung der
Überlebenszeit im TIPS-Arm. Die Inzidenz der hepatischen Enzephalopathie ist nicht
signifikant unterschiedlich. In einem Teil der Arbeiten waren Bestimmungen der
Nierenfunktion und renalen Hormone durchgeführt worden. Auch hier ist eine wesentliche
Verbesserung durch den TIPS zu sehen.
Outcome renal function
urinary sodium plasma renin
Gepoolte Daten aus 5 randomisierten und kontrollierten Studien zum Vergleich von Parazentese und
TIPS bei Patienten mit refraktärem Aszites.
Im Gegensatz zu der Parazentese wirkt sich der TIPS auch günstig auf sämtliche
Begleitphänomene des Aszites sowie auf begleitende Blutungskomplikationen aus. Große
Umbilikalhernien können durch Mazaration und Ruptur ein lebensbedrohliches Problem
darstellen. Ihre chirurgische Versorgung ist nach einer TIPS-Anlage im allgemeinen
problemlos möglich. Das Auftreten einer spontan bakteriellen Peritonitis wird reduziert. Auch
der hepatische Hydrothorax, der bei etwa 10% der Patienten mit therapierefraktärem Aszites
Kooperationsnetz-TIPS angetroffen wird und durch die aszitesbedingte Überdehnung des Zwerchfells hervorgerufen
wird, spricht gut auf die TIPS-Anlage an. Die Ansprechraten entsprechen mit etwa 70%
jenen der Aszitespatienten. Die 1-Jahres-Überlebensrate von 50% muß als sehr positiv für
diese Patientengruppe gewertet werden.
Etwa 20% der Aszitespatienten entwickeln innerhalb von 1 Jahr ein hepatorenales
Syndrom (HRS) und 40% innerhalb von 5 Jahren. Die durchschnittliche Lebenserwartung
dieser Patienten ist auf Wochen bis wenige Monate limitiert. Hierbei ist die Prognose des
langsam progredienten oder stationären HRS (Typ 2) günstiger, als jene des rasch
progredienten HRS (Typ 1). Beide Formen sind Folge der splanchnischen und peripheren
Vasodilatation mit ihren entsprechenden Konsequenzen. Wie die nachfolgende Abbildung
verdeutlicht, greift der TIPS an mehreren Punkten in dieses Geschehen positiv ein: Er
vermindert das Filtrationsvolumen durch Senkung des Pfortaderdruckes. Er bewirkt auch
eine rasche Steigerung der Natriumexkretion und wirkt der Aktivierung vasokonstriktiver
Hormone, insbesondere dem RAAS, entgegen.
Pathophysiologie der Aszitesentstehung und Angiffspunkte des TIPS zur Verbesserung von
Aszitesbildung und Nierenfunktion.
Kooperationsnetz-TIPS Zusammenfassende Bewertung
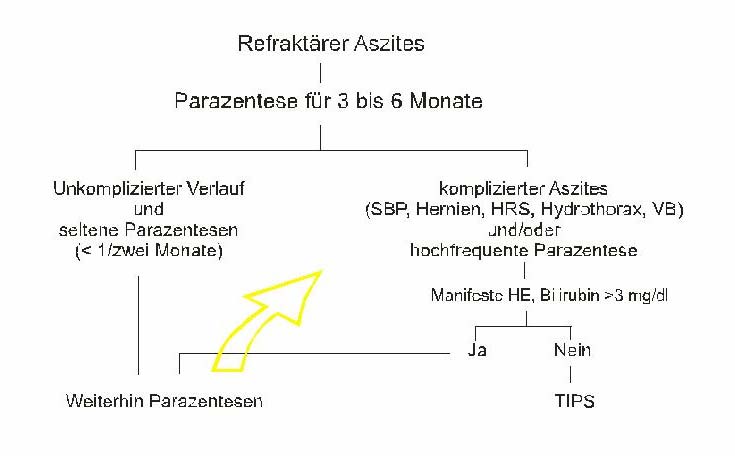
Die Studienlage ergibt die unten dargestellte Therapieempfehlung. Diese
Stufentherapie wird auch in ähnlicher Form durch den International Ascites Club
vorgeschlagen (Moore KP, Wong F, Gines P, Bernardi M, Ochs A, Salerno F, et al. The
management of ascites in cirrhosis: report of the consensus conference of the International
Ascites Club. Hepatology 2003;38:258-66). Nach mehrfach durchgeführten Parazentesen
und Optimierung der diätetischen Maßnahmen und diuretischen Therapie kann die
Parazentese fortgesetzt werden, wenn der Aszites nicht allzu rasch nachläuft (etwa 6
Parazentesen pro Jahr) und keine schweren zusätzlichen Komplikationen auftreten. Werden
Parazentesen in hoher Frequenz (>1 mal pro Monat) nötig und/oder treten zusätzliche, durch
den TIPS positiv zu beeinflussenden Komplikationen auf, ist die TIPS-Anlage nicht zuletzt
auch aus Gründen der Verbesserung der Lebensqualität zu erwägen.
Therapeutischer Algorithmus bei Patienten mit therapierefraktärem Aszites
Kooperationsnetz-TIPS
Kontraindikationen für eine TIPS-Anlage, Selektion der Patienten
Thrombozytopenie und plasmatische Gerinnungsstörungen, typische Folgen der
Lebererkrankung, stellen keine Kontraindikation für einen TIPS dar. Die organisierte
Thrombose der Vena portae macht die TIPS Anlage unmöglich. Eine deutliche Reduktion der
cardialen Auswurfleistung z.B. im Rahmen einer Herzinsuffizienz oder eines Vitiums auf
<40% stellt eine Kontraindikation dar, da die arterielle Perfusion der Leber nicht ausreichend
gesteigert werden kann, um die portale Durchblutungseinbuße zu kompensieren.
Dementsprechend ist auch eine flussrelevante Stenose der A. hepatica oder des Truncus
coeliacus vor Anlage eines TIPS durch Duplex-Sonographie auszuschließen.
Angiographische oder computertomographische Untersuchungen sind zur Vorbereitung auf
die TIPS-Anlage nicht erforderlich, sofern eine kompetente Duplex-sonographische
Untersuchung gewährleistet ist.
Die TIPS-Anlage setzt eine kompensierte Leberfunktion voraus. Zahlreiche Publika-
tionen belegen, dass die Bilirubinkonzentration ein besonders zuverlässiger Marker für den
postinterventionellen Verlauf darstellt. Bilirubinkonzentrationen von > 3 mg/dl sind mit einem
erhöhten Mortalitätsrisiko verbunden (RR: 5.4, 95% CI: 1.4–10.2). Eine weitere Zunahme
darüber hinaus erhöht die 30-Tage Mortalität nach TIPS um 40% für jedes 1 mg/dl Bilirubin-
anstieg. Deshalb stellt eine Bilirubinkonzentration von > 3 mg/dl eine relative Kontraindikation
für einen TIPS dar. Eine ähnliche Bedeutung für die Patientenselektion besitzt die hepatische
Enzephalopathie. Jede klinisch erkennbare Form der Enzephalopathie muß Anlaß sein, die
TIPS-Anlage zu vermeiden, es sei denn, die Dringlichkeit überwiegt. Diese Aussage gilt nicht
uneingeschränkt. Wenn die Enzephalopathie auf eine Ursache zurückzuführen ist, die durch
den TIPS behoben werden kann (z.B. intestinale Blutung, Exikkose unter forcierter
diuretische Therapie, spontan bakterielle Peritonitis), ist die TIPS-Anlage mit englumigem
Stent, gegebenenfalls unter zusätzlicher Therapie mit Propranolol, möglich.
Die Option einer Lebertransplantation spielt für die Indikation zur TIPS-Anlage keine
Rolle. Die Erfahrung zeigt, dass der TIPS den Krankheitsverlauf so stark beeinflussen kann,
dass die frühere Entscheidung für oder gegen eine Transplantation und eine eventuelle
Listung für die Transplantation oft geändert werden müssen. Insbesondere bei Patienten mit
therapierefraktärem Aszites sind erhebliche Veränderungen des Krankheitsverlaufes in beide
Richtungen möglich, was eine Neuorientierung erfordert.
Anhaltende Varizenblutung, Notwendigkeit einer Ballontamponade, oder Rezidiv-
blutung innerhalb von 48 Stunden trotz adäquater medikamentöser und endoskopischer
Notfalltherapie sind Indikationen für die Anlage eines TIPS im Rahmen der Akuttherapie. Bei
unbefriedigendem Langzeiterfolg der medikamentösen und/oder endoskopischen Behand-
lung kann eine elektive TIPS-Anlage erfolgen, falls die Bilirubinkonzentration unter 3 mg/dl
liegt und keine klinisch manifeste hepatischen Enzephalopathie erkennbar ist.
Bei therapierefraktärem Aszites ist die großvolumige Parazentese zunächst Therapie
der Wahl. Wenn eine hohe Frequenz der Parazentesen (z.B. alle 4 Wochen oder häufiger)
die Lebensqualität stark beeinträchtigt oder andere Komplikationen hinzukommen
(Varizenblutung, Hernien, spontan bakterielle Peritonitis, Hydrothorax, Niereninsuffizienz) ist
der Zeitpunkt für die TIPS-Anlage gekommen. Bei optimaler Selektion der Patienten, die
insbesondere auch die Leberfunktion zu berücksichtigen hat, kann eventuell eine Verbes-
serung der Lebensqualität erreicht werden; eine Lebensverlängerung durch den TIPS ist um-
Die Implantation eines beschichteten Stents kann das Problem der Stenosierung
reduzieren. Diese neue Entwicklung schränkt die Ergebnisse der in der Vergangenheit
durchgeführten Therapiestudien ein und macht neue Untersuchungen notwendig.
Source: http://tips.adrianobits.de/tipsnet/file/arztinfo.pdf
PHILIPPINE BIDDING DOCUMENTS (As Harmonized with Development Partners) PROCUREMENT OF MEDICINES AND MEDICAL & DENTAL SUPPLIES & EQUIPMENT (REBID) BFP BAC IB No. 2013-05(R) Government of the Republic of the Philippines BUREAU OF FIRE PROTECTION National Headquarters Fourth Edition These Philippine Bidding Documents (PBDs) for the procurement of Goods through
Contents lists available at journal homepage: Detection of pyrrolizidine alkaloids in German licensed herbalmedicinal teas M. Schulz J. Meins S. Diemert P. ZR. Goebel D. SM. Schubert-Zsilavecz M. A a Drug Commission of German Pharmacists (AMK), Jaegerstrasse 49/50, 10117 Berlin, Germanyb Central Laboratory of German Pharmacists, Carl-Mannich-Strasse 20, 65760 Eschborn, Germanyc Department of Food Chemistry and Toxicology, Technische Universität Kaiserslautern, Erwin-Schrödinger-Strasse, 67663 Kaiserslautern, Germanyd Department of Pharmaceutical Chemistry, Goethe-University Frankfurt, Max-von-Laue Strasse 9, 60438 Frankfurt am Main, Germany





